泌尿器科
前立腺の場所と症状
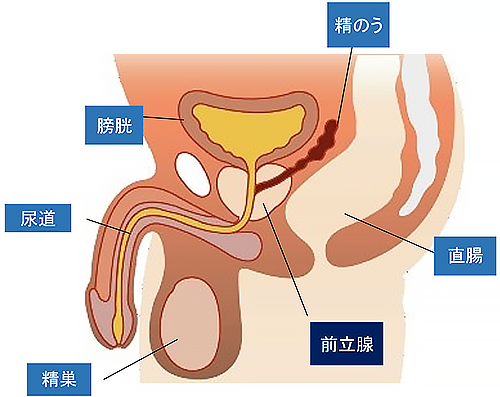
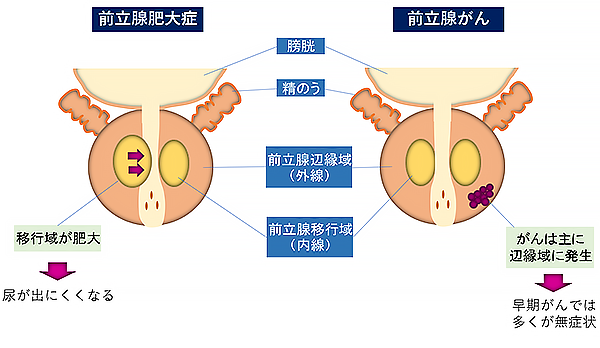
前立腺は膀胱の下にあり、尿道を取り囲むようにあります(図1)。前立腺がんは主に辺縁域(外腺)に発生するため(図2)、早期がんでは多くの方が無症状です。一方、前立腺肥大症では移行域(内腺)に発生するため(図2)、排尿障害を認めます。進行がんになると、血尿や骨転移などによる痛みが生じることがあります。
前立腺がんの診断
通常、検診などの血液検査でPSA(前立腺特異抗原)が高値を示すことが診断の契機となります。一般的には4.0ng/mlを超えると異常値とされ、4-10ng/mlで25-40%程度の方が、前立腺がんと診断されます。一方、PSAが2.0-4.0ng/mlにおいても25%程度に前立腺がんと診断されることが報告されており、年齢別に正常値を考える必要性があります。
| 年齢 | 50-64歳 | 65-69歳 | 70歳以上 |
|---|---|---|---|
| PSA基準値 (ng/ml) |
0.0~3.0 | 0.0~3.5 | 0.0~4.0 |
PSA上昇は、がん以外の原因もあるため、いろいろな要素を考慮しながら診断を進めていく必要があります。
PSA高値の方の検査
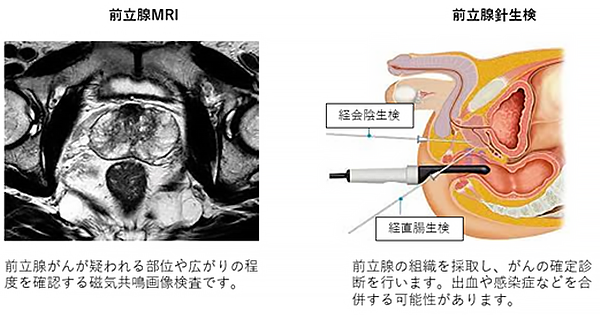
可能であれば、前立腺生検の前に前立腺のMRIを行い、前立腺がんが疑われる部位の確認を行います。前立腺MRIで前立腺がんを指摘されない場合でも、10-20%にがんを認めます。最終的な前立腺がんの確定診断には、前立腺の組織を直接針で刺して採取して、顕微鏡的に病理診断する「経直腸的または経会陰的前立腺針生検」が必要になります。出血、感染などの不利益を最小限にするため、前立腺がんの危険因子である家族歴、年齢、健康状態や前述のMRI所見などの要素を総合的に判断して、生検の必要性を決めていきます。
グリーソンスコア
前立腺針生検で前立腺がんと診断される際に、グリーソンスコアと呼ばれるがんの悪性度が評価され、治療の決定に大きな意味を持ちます。グリーソンスコア:6以下(グループ1*)が低悪性度(進行が遅い)、グリーソンスコア:7(グループ2-3*)が中間、グリーソンスコア:8-10(グループ4-5*)が高悪性度(進行が速い)となります。
(* グリーソングループで分ける場合もあります)
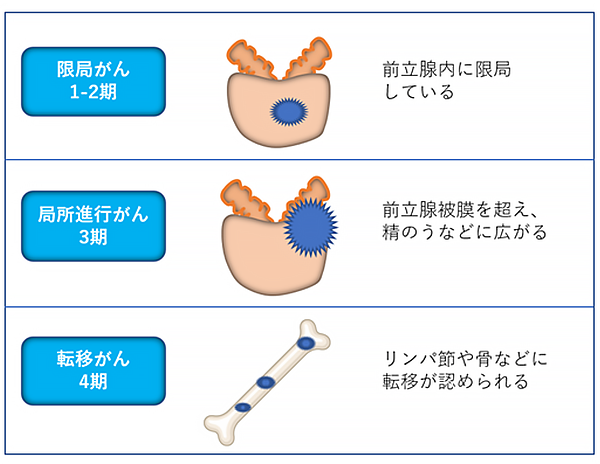
ステージ(病期)およびリスク分類
生検により前立腺がんと診断されたのち、CTおよび骨シンチを用いて、がんの広がりを確認し、ステージ(病期)が決定されます。
リスク分類
治療方針の決定にPSAやグリーソンスコア、ステージを加味したリスク分類が用いられます。
| PSA ng/ml | グリーソンスコア | 前立腺内のがんの広がり | |
|---|---|---|---|
| 低リスク | ≦10 | ≦6 | 片側で小さい |
| 中リスク | 10~20 | 7 | 片側~両側 |
| 高リスク | 20< | 8~10 | 前立腺被膜外 |
注、リスク分類は分類法により若干異なります。
治療法
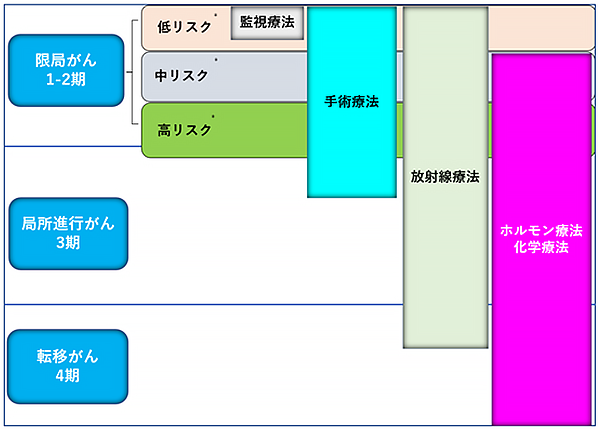
前立腺がんの治療法は、病期(ステージ)のみならず、リスク分類や年齢、前立腺の大きさ、持病などを考慮し、最適な治療法を一緒に考えていきます。
監視療法
低リスクかつ、がんが少量の方に適応となります。根治療法を行わずに、まずはPSAや生検を定期的に行い、根治療法導入のタイミングを見極めます。過剰な治療を避けられる一方、がんが進行し、治療が遅くなるリスクがあります。
手術療法(根治的前立腺全摘除術)
前立腺と精嚢を摘出し、膀胱と尿道をつなぎ合わせる手術です。期待余命が10年以上ある、低~高リスクに適応があります。
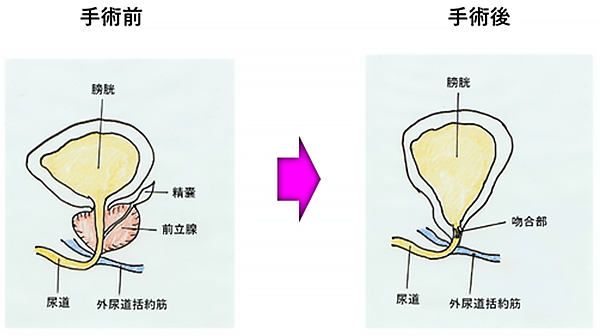
特に前立腺のサイズが大きく、排尿障害を有する症例では、良い適応と考えます。
合併症としては、尿漏れや勃起不全がありますが、勃起神経を温存するなど、機能の温存を優先する方法もあります。
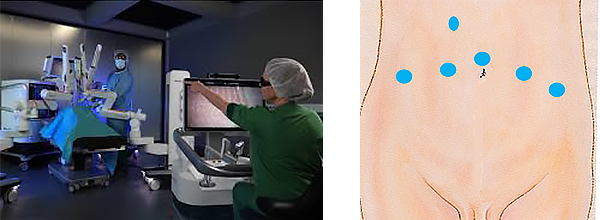
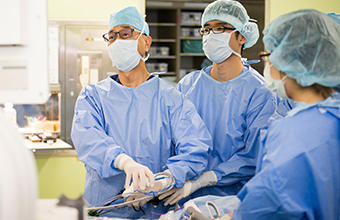
手術の方法は、開腹術や腹腔鏡下の手術に加え、近年は、より精密な低侵襲手術が可能となるロボット支援下手術(上図 左)が主流となっており、当院ではHUGOTM RASシステム(メドトロニック株式会社)を導入しています。皮膚に5~12mm程度の穴を5-6箇所開け(上図 右)、術者は患者様から離れたコンソールで拡大された立体画像を通して手術を行います。
放射線治療
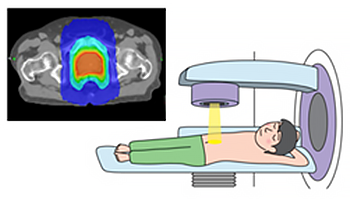
放射線を使用してがん細胞を死滅させる方法です。低リスクから高リスク、また転移を有する場合や高齢者も含めて幅広く適応があります。治療法としては、図のように外側から行う外照射法と前立腺に直接照射する組織内照射法があります。中~高リスクでは、ホルモン療法を数か月~3年程度併用することがあります。合併症としては、頻尿や排尿障害、血尿、直腸出血などがあります。
外照射法
- 3次元原体照射(3DCRT)
- 強度変調放射線治療(IMRT)
- 定位放射線治療(SRT)
- 粒子線治療(陽子線、重粒子線)
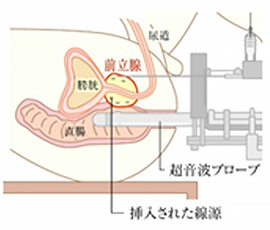
組織内照射法
- ヨウ素125密封小線源療法(LDR)
- 高線量率密封小線源療法(HDR)
薬物療法
内分泌治療(ホルモン療法)
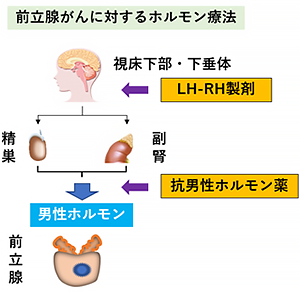
男性ホルモンの働きを抑えるホルモン療法が薬物療法の中心となります。視床下部・下垂体からの刺激による男性ホルモンは大部分が精巣由来で、一部は副腎由来となります。下垂体に作用するLH-RH製剤(注射)や男性ホルモンが前立腺がんに作用するのを防ぐ抗男性ホルモン薬(内服)、さらには去勢術などの方法があります。
化学療法(タキサン系抗がん剤)
細胞にダメージを与える殺細胞効果による治療薬です。以前は、ホルモン療法が効かなくなった際に用いられていましたが、最近では、転移を有する前立腺がんの初期治療として、ホルモン療法と併用して用いられる場合もあります。
その他の薬物療法
ホルモン療法に抵抗となった状態を『去勢抵抗性前立腺がん』と呼び、他のホルモン療法や化学療法への変更の他、分子標的薬であるPARP阻害薬や骨転移に対する放射線性医薬品であるRa-223などの治療選択肢もございます。